Multiparameter MRT (Kernspintomographie)
Die multiparametrische Magnetresonanztomographie (mpMRT) wird momentan in Deutschland als weiterführende Diagnostik bei Patienten mit steigendem PSA-Wert und bislang unauffälligem histologischen Befund eingesetzt. Zunehmend dient die mpMRT, durchgeführt beim Radiologen, aber auch dazu, die Diagnosesicherheit vor einer geplanten Biopsie zu verbessern. Die aktuelle Leitlinie der europäischen Fachgesellschaft für Urologie (EAU) empfiehlt dieses Vorgehen bereits seit Anfang 2019.
Bei steigendem PSA-Wert und zuvor negativen Sättigungsbiopsien kann die mpMRT- Untersuchung helfen, suspekte, bisher nicht entdeckte Areale zu finden und dadurch gezieltere Gewebeproben zu entnehmen – insbesondere beim Verdacht auf eine Tumorbildung an einer ungewöhnlichen Stelle.
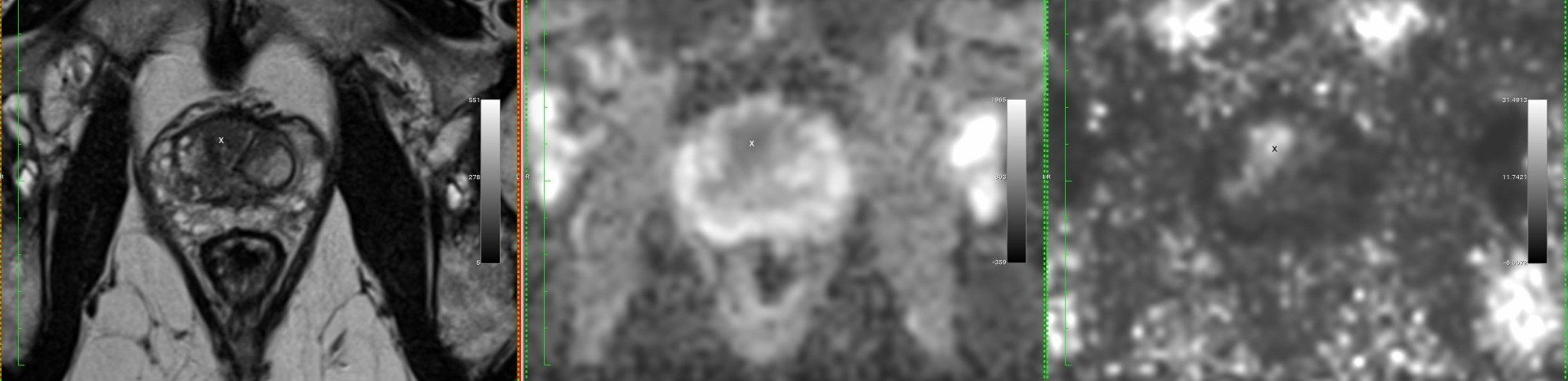
Die mpMRT liefert kontrastreiche Bilder durch verschiedene Messverfahren, die u.a. die Zelldichte und die Perfusionseigenschaften des Gewebes messen, und kann so die Prostata und ihre Umgebung besser erkennbar machen: Die innere und äußere Zone der Prostata, ihre Kontur mit den anhängenden Blutgefäßen, den Samenbläschen und der Harnblase sind hier klar erkennbar.
Die mpMRT erhöht die Diagnosesicherheit
Die mpMRT beim Radiologen ergänzt die Tastuntersuchung und die PSA- Wertbestimmung beim Urologen. Mit der mp-MRT können aggressive Tumorherde in der Prostata mit hoher Genauigkeit identifiziert werden. Der Radiologe markiert diese Herde in seinem Befund, sodass der Urologe gezielt Gewebeentnahmen durchführen kann. Dadurch wird die Trefferquote erhöht, und unnötige Gewebeentnahmen können vermieden werden.
Ebenso erhöht sich bei Vorliegen eines Tumors die Entdeckungsrate, da die mpMRT mehrere sich ergänzende Untersuchungen in einer Sitzung kombiniert. Tumore mit Gleason 3+3=6 sind allerdings in der mp-MRT nur eingeschränkt erkennbar. Auf der anderen Seite können so unnötige, nicht zielgerichtete Biopsien bei Patienten, die keinen auffälligen Befund in der mpMRT haben, ganz im Vorfeld vermieden werden.
Wann und warum ist die mpMRT für Sie sinnvoll?
• für Patienten mit erhöhtem PSA-Wert (Verdacht auf Prostatakrebs)
• bei erhöhtem familiären Risiko
• vor einer geplanten Gewebeentnahme
• nach einer negativen Gewebeentnahme zur weiteren Absicherung oder Kontrolle - vor der Operations- und Bestrahlungsplanung
• bei aktiver Überwachungs-Therapie („Active Surveillance“) sowie vor fokaler Therapie
So läuft eine mpMRT ab
Die mpMRT findet beim Radiologen in einem Magnetresonanztomographen statt. Das Gerät arbeitet mit Magnet- und Radiowellen, ist also strahlungsfrei und ungefährlich. Die Untersuchung dauert ca. 30 Minuten; der Patient liegt dabei bequem auf dem Rücken. Der Einsatz einer Endorektalspule ist bei modernen Tomographen nicht mehr notwendig. Zur Reduzierung von Darmbewegung erhält der Patient vor der Untersuchung ggf. ein Medikament. Die Harnblase sollte zuvor entleert werden. Über eine Verweilkanüle am Arm wird ein gut verträgliches, nicht-jodhaltiges Kontrastmittel zugeführt, mit dem sich u. a. die Durchblutung der Prostata und der Zustand von Lymphknoten und des Knochens feststellen lässt.
Kann eine mpMRT die Prostatabiopsie ersetzen?
Trotz der hohen Vorhersagekraft eines Tumors durch die mpMRT ist eine Prostatabiopsie in jedem Falle nötig. Sollte sich der Verdacht auf ein Karzinom in der Prostata im MRT bekräftigen, ist zur endgültigen Diagnosesicherung eine Biopsie notwendig. Bei der Biopsie sind die MRT-Bilder wiederum hilfreich, um Gewebe aus der Prostata gezielt an der Stelle zu entnehmen, wo der Tumorverdacht besteht. Auch auf einem guten MRT-Bild kann zum Beispiel eine Entzündung in der Prostata einem Karzinom ähneln. Nur eine Biopsie kann mit Sicherheit bestätigen, ob es sich um ein Karzinom handelt. Zudem gibt die Biopsie Aufschluss über die Aggressivität eines Prostatakarzinoms. Diese wird dann üblicherweise auf einer Skala von 6 bis 10, dem sogenannten „Gleason-Score“, eingeordnet, wobei ein höherer Wert für eine höhere Aggressivität steht. Von der ermittelten Aggressivität hängt im weiteren Verlauf entscheidend die Wahl und Planung der Therapie ab
Bei einem bereits diagnostizierten Prostatakarzinom kann die mpMRT helfen, wiederholte Biopsien zu vermeiden, da mit ihr oft schon eine präzise Beurteilung der Ausbreitung des Tumors und des umliegenden Gewebes sowie der Lymphknoten möglich ist.
Kann die mpMRT bei jedem Radiologen durchgeführt werden?
Grundsätzlich ja, allerdings sollten einige Bedingungen erfüllt sein, um ein optimales Ergebnis der Untersuchung zu bekommen.
• Es sollte sich um ein MRT der aktuellen Bauart handeln, ältere Tomographen erfordern den Einsatz einer Rektalspule, um die Signalstärke ausreichend zu erhöhen.
• Die Feldstärke sollte mindestens 1.5 Tesla betragen, 3 Tesla ist etwas besser, aber es gilt: lieber ein ordentlich durchgeführtes MRT bei 1.5 Telsa als ein nicht qualitätsgesichertes MRT bei 3 Tesla.
• Der Radiologe sollte über eine Fortbildung für die mpMRT besitzen. Dazu gibt es Zertifikate, die von der Deutschen Röntgengesellschaft vergeben werden (vgl. Interview Dr. Röthke)
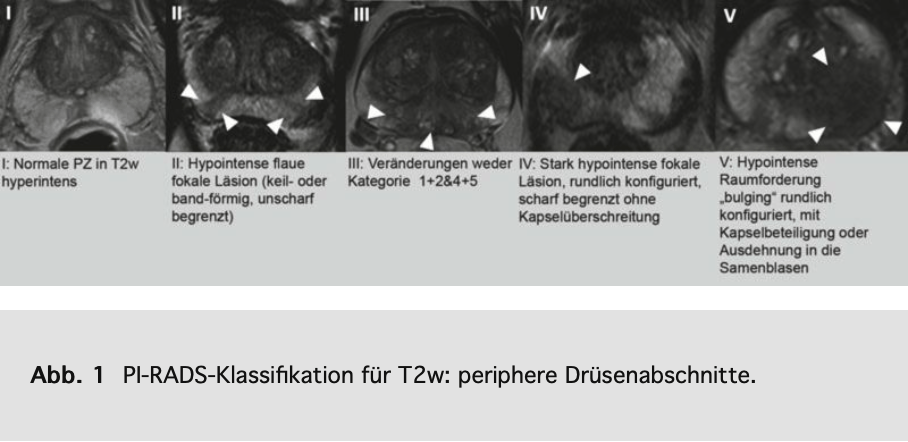
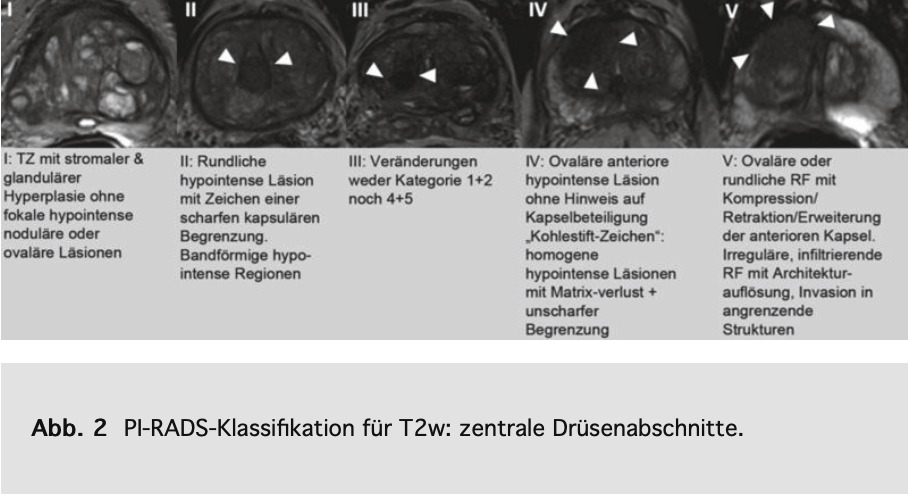
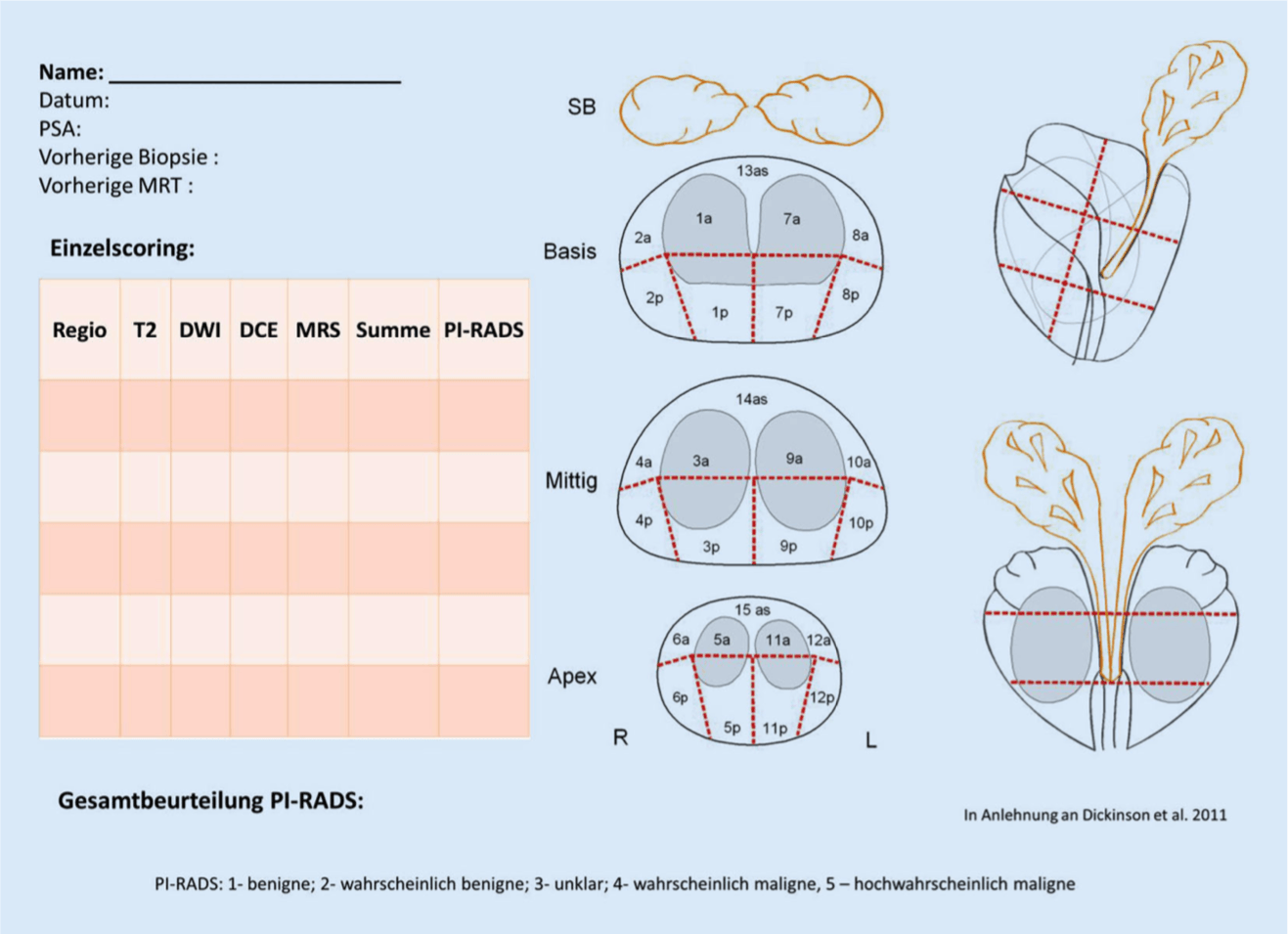
• Es sollte ein standardisierter Befund mittels PI-RADS Score und PIRADS-Schema erstellt werden, damit auffällige Areale vom weiterbehandelnden Arzt zuverlässig aufgefunden werden können.
Eine gute weiterführende Literaturübersicht zum Multiparameter-MRT und zur Pirads-Befundung findet sich auf Deutsch in einem Beitrag von Röthke et al. 2013.
Interview zur mpMRT mit PD Dr. Röthke: https://www.drg.de/de-DE/4984/mpmr-prostatographie/